Ulcus Cruris - Behandlung, Ursachen und Symptome
Schnelleinstieg in unsere Themen
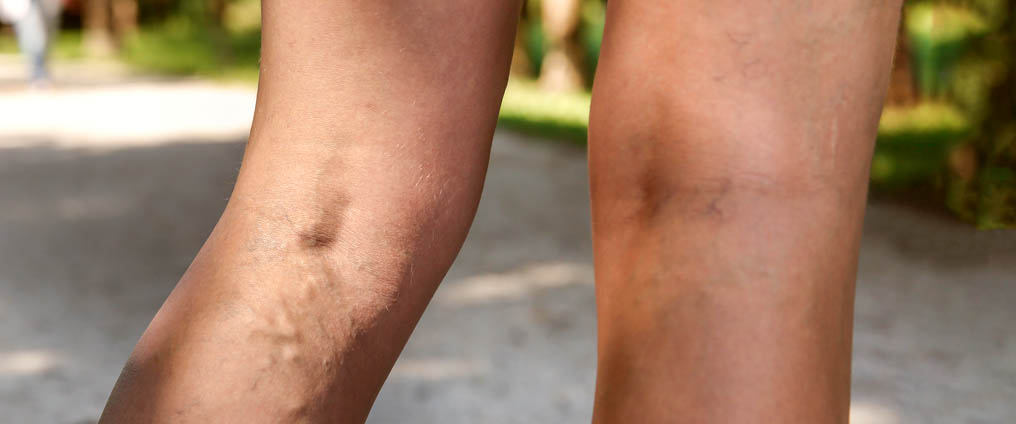
Das Ulcus cruris ist eine schwer heilende Wunde am Bein oder Fuß. Oft wird sie von Erkrankungen ausgelöst, die eine Durchblutungsstörung zur Folge haben. Das Ulcus cruris äußert sich zunächst durch Hautverfärbung, eine verhärtete Hautoberfläche, geschwollene Beine und Schmerzen beim Gehen. Reißt die Haut auf und heilt sie nur verzögert oder gar nicht, bietet sie Keimen eine Eintrittspforte in den Körper. So erhöht sich das Risiko für eine Infektion, was die Behandlung und damit die Heilung erschweren kann. Bei der Behandlung steht die zugrunde liegende Erkrankung im Fokus begleitet von einer Kompressions- und Bewegungstherapie.
Was ist ein Ulcus cruris?
Bei einem Ulcus cruris handelt es sich um eine Wunde am Unterschenkel oder am Fuß, die bis in die tieferen Hautschichten reicht und über einen langen Zeitraum nur schwer heilt. Sie bildet kein oder nur mäßiges Narbengewebe aus, das die Wunde verschließt und vor schädlichen Umwelteinflüssen schützt – daher ist ein Ulcus cruris auch unter der Bezeichnung offenes Bein bekannt. In der Regel werden solche chronischen Wunden im Rahmen der professionellen Wundbehandlung versorgt.
Wie äußert sich ein Ulcus cruris?
Zu Beginn färbt sich oft die Haut an der Knöchelinnenseite gelblich-braun. Diese Verfärbung kann sich über den Unterschenkel ziehen. Anders als dauerhaft durchblutete und genährte Haut, wird jene über dem betroffenen Areal härter, spröder und wirkt im weiteren Verlauf dünner. Wenn sich Risse in der Haut (Rhagaden) bilden oder es anderweitig zu einer Verletzung kommt, fällt auf, dass die Wunde nicht abheilt und sich eventuell ausbreitet. Unbehandelt kommt es zu Infektionen, nässenden Wundoberflächen, Juckreiz und abgestorbenen Hautstellen. In der Regel fällt der betroffenen Person das Laufen schwer, oder sie empfindet es als schmerzhaft.
Was verursacht ein Ulcus cruris?
In den meisten Fällen ist das Ulcus cruris die Folge einer venösen Erkrankung. Meist sind die tiefen Beinvenen betroffen. Eine venöse Erkrankung zeichnet sich unter anderem dadurch aus, dass die Gefäßwände der betroffenen Venen und die Venenklappen geschädigt sind. In den Venen wird das Blut in Richtung Herz gepumpt. In einem gesunden Kreislaufsystem verhindern die in regelmäßigen Abständen ausgebildeten Venenklappen, dass das in Stößen in Richtung Herz transportierte Blut nach jedem Herzschlag mit der Schwerkraft Richtung Füße zurücksackt. Sind die Gefäßwände durch häufige Entzündungen jedoch verändert, zum Beispiel ausgesackt oder anders verformt, kommt es dazu, dass die Venenklappen nicht mehr richtig schließen. Dann fließt das Blut zurück (Reflux) und staut sich in den Füßen. Daraufhin steigt der Druck in den dortigen Venen an, was zur Folge hat, dass sich die Venen noch stärker weiten und die Venenklappen noch weniger zuverlässig schließen. Zudem wird durch den hohen Druck Flüssigkeit in das umliegende Gewebe gepresst, was schmerzhafte Wassereinlagerungen (Ödeme) zur Folge hat.
Das Blut, das sich in den Füßen und den Beinen staut, steht dem Körperkreislauf nicht mehr zur Verfügung. Die Folge ist eine schlechtere Versorgung des betroffenen Gewebes, weil das gestaute Blut nun weder mit Sauerstoff noch mit Nährstoffen angereichert werden kann. Gleichzeitig verhindert der Druck in den betroffenen Gefäßen eine ausreichende Durchblutung. Dies macht die Haut anfälliger für Verletzungen und begünstigt eine langsamere oder schwierigere Heilung. Eine Wunde, die sich nicht ausreichend schnell durch Narbengewebe verschließt, ermöglicht es Krankheitserregern, in den Körper einzutreten. Dies befeuert die Entstehung von Infektionen und damit langwierigen Entzündungen, die sich über den gesamten Unterschenkel ausbreiten können. Wird ein solches offenes Bein nicht rechtzeitig und konsequent behandelt, stirbt das Gewebe oft ab (Nekrose).

Das Ulcus cruris hat unterschiedliche Ursachen. Erkrankungen und andere Faktoren, die dafür verantwortlich sein können, sind unter anderem:
- Eine gestörte Durchblutung der Venen, z. B. durch den Verschluss der Becken- oder der tiefen Beinvenen (postthrombotisches Syndrom), Varikose bei unbehandelten Krampfadern (Varizen) oder bei einer chronisch-venösen Insuffizienz (CIV) als schwerster Verlaufsform, Bluthochdruck (Hypertonie, Ulcus cruris hypertonicum)
- Unfälle
- Grunderkrankungen, z. B. Zuckerkrankheit (Diabetes mellitus) oder Herzinsuffizienz, bestimmte Tumorformen wie das Basalzellkarzinom oder Plattenepithelkarzinom, Gerinnungsstörungen, Sichelzellanämie
- Genetische Veranlagung, z. B. Klinefelter-Syndrom
- Lebensstilfaktoren, z. B. Rauchen, Alkohol, ungesunde Ernährung, z. B. mit einem zu hohen Anteil an Kohlenhydraten (in erster Linie aus Industriezucker)
- Alter, z. B. tritt das offene Bein bei Menschen unter 40 Jahren seltener auf als bei älteren ab 75
- Medikamente
- Infektionen, z. B. Syphilis, Leishmaniose
Grundsätzlich lässt sich ein Ulcus cruris in verschiedene Formen einteilen. Die drei häufigsten Formen sind:
- Arteriell bedingter Ulcus cruris (Ulcus cruris ateriosum)
- Venös bedingter Ulcus cruris (Ulcus cruris venosum)
- Mischform aus arteriell und venös bedingtem Ulcus cruris (Ulcus cruris mixtum)
Wie wird die Diagnose Ulcus cruris gestellt?
Der erste Schritt zur Diagnose führt über die hausärztliche Praxis. Von hier aus kann nach ersten Untersuchungsschritten eine Überweisung an eine auf Venenerkrankungen spezialisierte Fachpraxis erfolgen.
Zwar ist das offene Bein in der Regel auf den ersten ärztlichen Blick erkennbar. Um die Ursache für das Ulcus cruris jedoch aufzudecken, wird für die Diagnose zunächst die Krankengeschichte (Anamnese) erhoben und Fragen zum Lebensstil werden gestellt. Dafür kann es sein, dass die betroffene Person gefragt wird, ob
- es in der Vergangenheit bereits zu einem Ulcus cruris oder einer oberflächlichen oder einer tieferliegenden Thrombose gekommen ist.
- Krampfadern bestehen.
- invasive Eingriffe am Venensystem vorgenommen werden mussten.
- das Gehen eingeschränkt ist, z. B. nach welcher Strecke die Beschwerden auftreten oder wie viele Stockwerke gelaufen werden können.
- es behandlungsbedürftige Erkrankungen gibt, welche das offene Bein begleiten, z. B. Diabetes mellitus.
- Medikamente eingenommen werden.
- die Beine anschwellen oder schmerzen.
- eine Berufstätigkeit ausgeübt wird und wie diese aussieht, d. h. überwiegend sitzend oder stehend, oder ob eine Arbeitsunfähigkeit vorliegt.
- die Wunde bereits länger besteht
- die Person raucht
Oft ist es für das ärztliche Gegenüber auch interessant zu wissen, ob nahe Verwandte bereits einmal an einem Ulcus cruris oder an einer anderen Venenerkrankung erkrankt sind.
Der Anamnese folgt die körperliche Untersuchung. Dann werden das Bein und die Wunde selbst beurteilt und geprüft,
- ob Wassereinlagerungen vorliegen und wie stark sie ausgeprägt sind.
- wie stark Hautveränderungen und -verfärbungen (Hyperpigmentierung) ausgeprägt sind.
- an welcher Stelle sich das Ulcus cruris befindet und wie weit es sich ausgebreitet hat.
- Wann es beim Gehen zu Einschränkungen kommt.
- ob sich am Fuß ein Puls ertasten lässt.
Anschließende Laboruntersuchungen geben Aufschluss darüber, ob sich die Wunde infiziert hat oder ob eine Begleiterkrankung wie die Zuckerkrankheit besteht. Dafür wird die Oberfläche der Wunde mit einem sterilen Tupfer abgestrichen und das abgeriebene Gewebe entsprechend untersucht. Der Diabetes mellitus lässt sich über einen Bluttest aufdecken.
Um die Durchblutung im Bein beurteilen zu können, eignet sich eine spezielle Form des Ultraschalls, die Dopplersonografie. Schäden am umliegenden Gewebe decken andere bildgebende Verfahren wie Röntgen, Magnetresonanz- (MRT) und Computertomografie (CT) oder Szintigrafie auf und erlauben gleichzeitig eine Beurteilung des Ausmaßes.
Wie sieht die Behandlung bei einem Ulcus cruris aus?
Grundvoraussetzung für eine angepasste Behandlung des Ulcus cruris ist die Therapie der zugrunde liegenden Erkrankung. Allein dadurch lässt sich oft verhindern, dass die Voraussetzungen für ein offenes Bein wiederholt auftreten. Die Behandlung kann in der hausärztlichen Praxis, in einer diabetologischen Praxis oder einer für Gefäß- und Venenerkrankungen erfolgen.
Ein weiterer wichtiger Bestandteil der Behandlung ist die professionelle Wundversorgung. In diesem Rahmen wird die Wunde regelmäßig gereinigt und spezielle Maßnahmen wie das Débridement werden angewendet, um den Heilungsprozess anzuregen oder zu beschleunigen. Zusätzlich kommen Medikamente zum Einsatz, welche die Wunde vor einer Infektion schützen oder die Wundheilung unterstützen sollen. Heilt die Wunde nicht ab, kann in manchen Fällen die Entscheidung für eine Transplantation, das heißt eine Eigenhautverpflanzung, fallen.
Eine Kompressionstherapie unterstützt dabei, die Durchblutung im betroffenen Bein zu verbessern, damit das Gewebe besser mit Sauerstoff und Nähstoffen versorgt wird.
Kompressionsstrümpfe oder -verbände üben von außen so Druck auf die Venen aus, dass sich die Venenklappen wieder dicht verschließen können. Gleichzeitig wird so das Wasser aus dem Gewebe wieder zurück in das Venensystem gedrückt und mit dem Blut abtransportiert. Unterstützen lässt sich dieser Effekt durch regelmäßige Bewegung, die gleichzeitig die Muskelpumpe in den Beinen aktiviert.
Was können Sie selbst bei einem Ulcus cruris tun?
Sind Grunderkrankungen bekannt, die ein Ulcus cruris begünstigen, lässt sich einem offenen Bein oft vorbeugen. Hilfreich ist es zum Beispiel
- nicht zu rauchen.
- auf eine ausgewogene Ernährung zu achten.
- Bewegung in den Alltag einzubauen. Ideal ist es, regelmäßige Sporteinheiten in den Alltag einzubauen. Geht dies nicht, hilft oft bereits, auf Auto, Fahrstuhl und Rolltreppe zu verzichten und stattdessen Treppen zu steigen und häufiger spazieren zu gehen.
- Medikamente wie ärztlich empfohlen einzunehmen.
Veröffentlicht am: 11.02.2026
____________________________________________________________________________________________________________________________
ICD Code(s)
ICD Codes sind Internationale statistische Klassifikationen der Krankheiten zu finden z.B. auf Arbeitsunfähigkeitsbescheinigungen (AU) oder Ärztebriefen. Die Zuordnung basiert auf dem Diagnoseschlüssel ICD-10 BMSGPK 2022 (März 2022)
____________________________________________________________________________________________________________________________
Quellen
[1] Pschyrembel. Online. Ulcus cruris. https://www.pschyrembel.de/Ulcus%20cruris/K0N95/doc/
[2] Universitätsspital Zürich. Offenes Bein. https://www.usz.ch/krankheit/offenes-bein/
[3] S2k-Leitlinie der Deutschen Gesellschaft für Phlebologie und Lymphologie e.V. zur Diagnostik und Therapie des Ulcus cruris venosum. AWMF-Registernummer 037-009. Version 4.1, Stand 2024, https://register.awmf.org/de/leitlinien/detail/037-009
[4] European Wound Management Association (EWMA). Wundmanagement. EWMA Dokument 2013: Débridement. https://ewma.org/fileadmin/user_upload/EWMA.org/Project_Portfolio/EWMA_Documents/EWMA_Debridement__dt_2013.pdf
(5) Ulcus cruris https://flexikon.doccheck.com/de/Ulcus_cruris_venosum
Unsere Qualitätssicherung

„Die Beratung unserer Kunden auf höchstem pharmazeutischem Standard und damit jeden Tag zu Ihrer individuellen Gesundheit beizutragen ist mir ein Herzensanliegen und ist essentieller Bestandteil meiner täglichen Arbeit.“
Als Senior Expert im Bereich Pharma Service steht Louisa Wehleit hinter unseren Ratgebern. Hier vermitteln wir umfassendes Wissen im Bereich Wohlfühlen und Gesundheit. Mit unserem Ratgeber können Sie sich umfassend zu verschiedenen Gesundheitsthemen informieren und auf wertvolle Apotheker-Tipps zurückgreifen.