Neurodermitis – was sind die Ursachen, was kann helfen?
Schnelleinstieg in unsere Themen
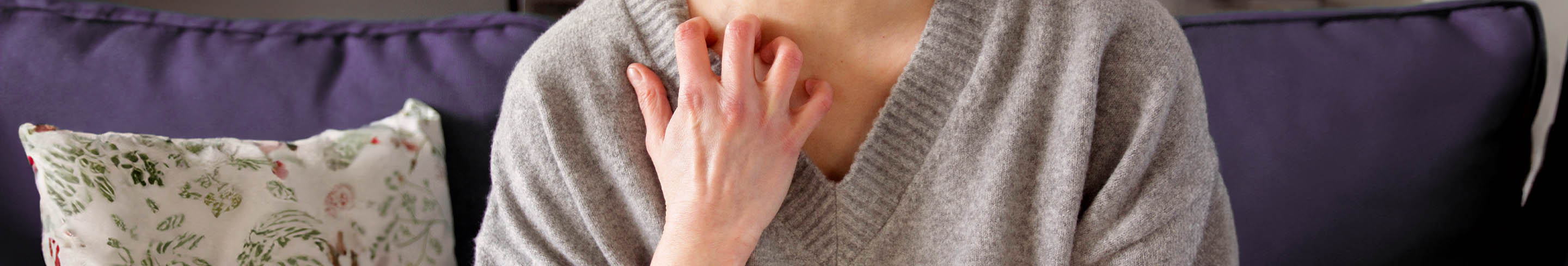
Die Haut ist schuppig, entzündet und juckt – etwa 9,4 Prozent aller Kinder und Jugendlichen unter 15 Jahren und 3,3 Prozent der Erwachsenen, die älter sind als 20 Jahre, leiden an Neurodermitis. Die chronische Hauterkrankung, auch atopisches Ekzem oder atopische Dermatitis genannt, beginnt meistens schon im frühen Kindesalter. Bei vielen Betroffenen verbessert sich die Erkrankung im Laufe der Zeit oder heilt sogar vollständig ab. Aber wieso entsteht sie überhaupt und was kann man tun, um die Beschwerden zu lindern?
Was ist Neurodermitis?
Neurodermitis ist eine nicht ansteckende, entzündliche Erkrankung der Haut. Auch als atopisches Ekzem bezeichnet, gehört sie zum sogenannten atopischen Formenkreis. Dazu zählen außerdem Nahrungsmittelallergien, Asthma und Heuschnupfen. Diese Krankheiten treten oft gehäuft bei den jeweiligen Betroffenen auf bzw. folgen im Laufe der Jahre aufeinander. Neurodermitis tritt in wiederkehrenden Schüben auf und beginnt beim Großteil der Patienten bereits im Kindesalter. Oft bessert sie sich im Verlauf oder kann bis spätestens zur Pubertät auch von selbst wieder ausheilen.
Was sind Symptome von Neurodermitis?
Das Hauptsymptom von Neurodermitis sind Hautausschläge. Diese können je nach Alter und Verlauf überall am Körper auftreten, häufige Stellen sind aber Arm- und Kniebeuge sowie Hände und Nacken. Folgende Symptome sind typisch für eine Neurodermitis:
- Schuppige, entzündete Hautausschläge, die mit sehr starkem Juckreiz einhergehen
- Beschwerdefreie Phasen wechseln sich mit teilweise starken Krankheitsschüben ab
- Die Ekzeme nässen häufig, die Haut ist aber sehr trocken.
Neurodermitis bei Babys und Kindern
Bei Babys und Kindern ist Neurodermitis die häufigste chronische Erkrankung der Haut
Sie beginnt meist mit weißen, krustigen Schuppen auf dem Kopf - dem Milchschorf. Er allein ist allerdings relativ häufig und ohne weitere Symptome kein Anzeichen für eine Neurodermitis. Die Krankheit breitet sich meist schnell auf andere Körperstellen aus – klassische Anzeichen sind nässende, juckende Beugeekzeme in den Kniekehlen, Armbeugen und an den Handgelenken. Die betroffenen Hautpartien verdicken sich mit der Zeit und bekommen eine derbe, lederartige Struktur – die sogenannte Flechtenbildung.
Neurodermitis bei Erwachsenen
Dass Neurodermitis im Erwachsenenalter spontan neu auftritt, ist relativ selten: 85 Prozent aller Erkrankungen brechen vor dem fünften Lebensjahr aus und heilen in 60 Prozent der Fälle von selbst bis zur Pubertät. Wenn das atopische Ekzem aber nach dem Jugendalter nicht von selbst wieder verschwindet, muss mit einer lebenslangen Erkrankung gerechnet werden. Bei Erwachsenen sind häufig andere Körperstellen betroffen: das Gesicht, Brust und Schulter sowie die Hände. Da viele Erwachsene wie auch Kinder verständlicherweise dem Kratzen nicht widerstehen können, entzünden sich die betroffenen Hautstellen außerdem zusätzlich durch Bakterien, Herpes-Viren oder Pilze.
Welche Ursachen hat Neurodermitis?
Eine Neigung zu atopischen Krankheiten wie Neurodermitis, Heuschnupfen, Asthma und Allergien ist genetisch veranlagt. Meist häufen sich die Krankheiten aus diesem Formenkreis innerhalb der Familie. Die Ursache von Neurodermitis ist ein sehr komplexes Zusammenspiel aus verschiedenen Faktoren. Am Anfang steht eine Schwäche der Barrierefunktion der Haut: Durch einen genetischen Mangel an Eiweißen baut sich die oberste Hautschicht nicht richtig auf. Dies macht sie durchlässiger und anfälliger für äußere Reize.
Diese Veranlagung allein löst aber noch keinen akuten Neurodermitis-Schub aus. Dazu braucht es zusätzliche auslösende Faktoren, sogenannte Trigger. Diese wirken sehr individuell und unterscheiden sich von Patient zu Patient.
Auslöser von Neurodermatitis
Produkte zum Thema Neurodermitis
Sudocrem® MULTI-EXPERT SCHUTZCREME - Jetzt 10% sparen mit Code "sudocrem10"
- 2x125 g | Creme
- € 39,90€ 25,79€ 103,16 / 1 kg
Excipial® U Lipolotio
- 2x500 ml | Lotion
- € 69,66€ 46,79€ 46,79 / 1 l
Evolsin® Ekzem & Neurodermitis Creme - Mindert Juckreiz & beruhigt gereizte Haut - OHNE KORTISON - Salbe für gereizte, trockene & irritierte Haut
- 50 ml | Creme
- € 17,95ab € 16,99€ 33,98 / 100 ml
Excipial® U10 Lipolotio
- 2x500 ml | Lotion
- € 69,66€ 46,39€ 46,39 / 1 l
La Roche Posay Lipikar Dusch- und Badeöl AP+ Rückfettendes Dusch- und Badeöl im Nachfüllpack für juckende, trockene und empfindliche Haut
- 400 ml | Öl
- € 17,90€ 16,99€ 42,48 / 1 l
La Roche Posay Lipikar Syndet AP+ Rückfettendes Duschgel im Nachfüllpack für extrem trockene, zu Neurodermitis neigende Haut
- 400 ml | Gel
- € 17,90€ 16,19€ 40,48 / 1 l
DUCRAY KELUAL DS Anti-Schuppen Intensivpflege-Shampoo
- 100 ml | Shampoo
- € 20,50€ 17,89€ 17,89 / 100 ml
Optiderm® Basis Creme
- 2x500 g | Creme
- € 51,42€ 29,39€ 29,39 / 1 kg
Linola Hautmilch - Körperlotion für sehr trockene Haut
- 500 ml | Milch
- € 26,20€ 26,19€ 52,38 / 1 l
La Roche Posay ECZEMA MED Creme
- 30 ml | Creme
- € 23,90€ 20,49€ 68,30 / 100 ml
Balneum Hermal®-Badezusatz
- 2x500 ml | Bad
- € 27,20€ 22,19€ 22,19 / 1 l
Eucerin® AtopiControl Beruhigender Leichter Balsam – Basispflege für Neurodermitis und sehr trockene Haut
- 200 ml | Balsam
- € 20,25€ 18,79€ 9,40 / 100 ml
Eucerin® AtopiControl Dusch-und Badeöl – reinigt und beruhigt atopische Haut & zur Linderung von Juckreiz bei Neurodermitis
- 400 ml | Duschgel
- € 20,95€ 18,99€ 47,48 / 1 l
Linola Dusch und Wasch - Duschgel für trockene oder zu Neurodermitis neigende Haut
- 100 ml | Duschgel
- € 5,99€ 5,99 / 100 ml
BALNEUM Hermal® Plus
- 2x500 ml | Bad
- € 31,05€ 24,19€ 24,19 / 1 l
Eucerin® AtopiControl Beruhigende Reichhaltige Lotion beruhigt die Haut bei Neurodermitis
- 400 ml | Lotion
- € 26,95€ 24,59€ 61,48 / 1 l
Sensicutan® Salbe
- 80 g | Salbe
- € 29,55€ 22,99€ 28,74 / 100 g
Eucerin® AtopiControl Akutpflege Creme reduziert Juckreiz und lindert Rötungen bei akuten Neurodermitisschüben.
- 40 ml | Creme
- € 19,45€ 18,29€ 45,73 / 100 ml
Eucerin® AtopiControl Hand Intensiv-Creme – Regenerierende Pflege für angegriffene & trockene Hände
- 75 ml | Creme
- € 14,45€ 11,89€ 15,85 / 100 ml
EUBOS® Trockene Haut Urea 10% Fußcreme
- 100 ml | Creme
- € 11,30€ 10,69€ 10,69 / 100 ml
Linola Forte Shampoo - Haarpflege für juckende, trockene oder zu Schuppenflechte neigende Kopfhaut
- 200 ml | Shampoo
- € 16,39€ 8,20 / 100 ml
DERMASEL® Totes Meer Salz Pur
- 1,5 kg | Badesalz
- € 7,29€ 6,89€ 4,59 / 1 kg
DERMASENCE Adtop Creme
- 50 ml | Creme
- € 7,90€ 6,99€ 13,98 / 100 ml
hafesan® Schwarze Johannisbeersamenöl
- 80 St | Kapseln
- € 23,91€ 20,19€ 0,25 / 1 St
Diagnose von Neurodermitis
Damit der behandelnde Arzt oder die behandelnde Ärztin eine genaue Diagnose stellen kann, sind die Erhebung der Krankengeschichte (Anamnese) sowie die anschließende körperliche Untersuchung wichtig.
Während der Anamnese werden die üblichen Lebensgewohnheiten, Symptome und deren Verlauf sowie das Vorkommen, die Häufigkeit und mögliche Auslöser erfragt. Zusätzlich können der Arzt oder die Ärztin sich erkundigen, ob saisonal bedingt Hautveränderungen bestehen.
Zur zusätzlichen Abklärung können Allergietest, Provokationstest oder Bluttests (Antikörpertests) Anwendung finden.
Neben den typischen Anzeichen wie schubweiser Verlauf sowie juckende und schuppige, trockene Haut gibt es noch einige andere Hinweise für die Veranlagung zu einem atopischen Ekzem, zum Beispiel:
- Die Linien der Handinnenflächen sind stärker ausgeprägt
- Die Augenbrauen werden seitlich sehr dünn
- Unter den Augen findet sich eine doppelte Lidfalte
- Eingerissene Mund- und Ohrwinkel
Welche Therapien helfen gegen Neurodermitis?
Die richtige Behandlung bei Neurodermitis zu finden, ist eine höchst individuelle Sache. Was bei einem Betroffenen hilft, kann bei einem anderen gar keine Wirkung zeigen. Deshalb lohnt es sich, nach vorheriger Rücksprache mit dem behandelnden Arzt oder der behandelnden Ärztin verschiedene Medikamente und Therapien auszuprobieren und zu kombinieren.
Grundsätzlich geht man bei Neurodermitis nach einer Stufentherapie vor, die sich an der Ausprägung der Krankheit orientiert:
Neurodermitis Stufe 1: Trockene Haut
- Basispflege:
Neurodermitis-Patienten müssen auf eine angepasste Hautpflege achten. Dazu gehört das tägliche Eincremen mit hautneutralen Lotionen, die genügend Fett und Feuchtigkeit spenden. Auch bei der Reinigung sollten Sie auf pH-neutrale, seifenfreie Produkte zurückgreifen. Duschgels und Cremes ohne Alkohol, Mineralöle, Konservierungs- und Duftstoffe sind unbedingt zu bevorzugen. Allgemein sollten die darauf achten, nur Salben und Cremes mit rückfettender Wirkung0 zu benutzen. - Trigger-Vermeidung:
Wenn Sie Faktoren kennen, die Ihre Neurodermitis-Schübe auslösen oder verschlimmern, sollten Sie diesen aus dem Weg gehen. Das ist zum Beispiel der Fall, wenn die Neurodermitis erkennbar durch Nahrungsmittelallergien oder bestimmte Textilien verschlimmert wird.
Neurodermitis Stufe 2: Leichte Ekzeme
- Einhaltung aller Maßnahmen aus Stufe 1
- Juckreiz lindern:
Der quälende Juckreiz ist für viele Betroffene eines der belastendsten Symptome von Neurodermitis. Abhilfe schaffen können beispielsweise die Einnahme von antiallergisch wirkenden Antihistaminika, feuchte Umschläge mit Gerbstoffen oder die Hautpflege mit Polidocanol. - Entzündungen behandeln:
Das gängigste Mittel gegen entzündliche Schübe sind Glukokortikosteroide (Kortison), die als Salbe auf die Haut aufgetragen werden. Da durch ihre Nebenwirkungen allerdings manchmal die Haut dünner wird, werden stattdessen auch Calcineurin-Hemmer eingesetzt. Sie sind für empfindliche Körperstellen oft besser geeignet. - Licht- und Klimatherapie:
Sowohl UV-Licht wie auch Salzwasser und Höhenlagen haben sich als hilfreich bei Neurodermitis erwiesen. Aufenthalte in den Bergen und am Meer bieten eine heilsame Kombination dieser Faktoren und können die Beschwerden bessern. Alternativ können Erwachsene auch spezielle UV-Lichtbestrahlungen beim Dermatologen, manchmal in Kombination mit Salzwasser-Bädern, durchführen. - Neurodermitis Stufe 3 und Neurodermitis Stufe 4: Wiederkehrend bzw. dauerhaft schwer ausgeprägte Symptome
- Einhaltung aller Maßnahmen aus den Stufen 1 und 2
- Infektionen behandeln:
Die chronisch gereizte und aufgekratzte Haut ist anfällig für Infektionen. Bei bakteriellen Erregern helfen Antibiotika, bei Pilzen Antimykotika – als Tabletten und/oder Salbe. Zusätzlich zur Glukokortikosteroidtherapie besteht in schwereren Fällen außerdem die Möglichkeit, Medikamente einzunehmen, die das Immunsystem hemmen, zum Beispiel Ciclosporin A.
Veröffentlicht am: 24.05.2019
Letzte Aktualisierung: 05.12.2024
____________________________________________________________________________________________________________________________
ICD Code(s)
ICD Codes sind Internationale statistische Klassifikationen der Krankheiten zu finden z.B. auf Arbeitsunfähigkeitsbescheinigungen (AU) oder Ärztebriefen. Die Zuordnung basiert auf dem Diagnoseschlüssel ICD-10 BMSGPK 2022 (März 2022)
____________________________________________________________________________________________________________________________
Das könnte Sie auch interessieren
Quellen:
[1] DocCheck Flexikon Neurodermitis https://flexikon.doccheck.com/de/Neurodermitis
[2] DocCheck Flexikon Atopie https://flexikon.doccheck.com/de/Atopie
[3] Gesundheit.gv.at Neurodermitis: Was ist das? https://www.gesundheit.gv.at/krankheiten/haut-haare-naegel/neurodermitis/was-ist-das.html
[4] DEXIMED Hausarztwissen online. Atopisches Ekzem (Neurodermitis) https://deximed.de/home/klinische-themen/haut/patienteninformationen/ekzeme/atopisches-ekzem-neurodermitis
[5] Bundezentrale für gesundheitliche Aufklärung kindergesundheit-info.de Neurodermitis (atopische Dermatitis) bei Kindern https://www.kindergesundheit-info.de/themen/krankes-kind/erkrankungen/allergien/neurodermitis/
[6] Deutsche Haut- und Allergiehilfe e.V. Hauterkrankungen Neurodermitis im Erwachsenenalter https://www.haut-und-allergiehilfe.de/blog/hauterkrankungen/140-neurodermitis-im-erwachsenenalter
[7] Gesundheit.gv.at Neurodermitis: Diagnose https://www.gesundheit.gv.at/krankheiten/haut-haare-naegel/neurodermitis/diagnose.html
[8] Kinder- & Jugendärzte im Netz Neurodermitis (Atopisches Ekzem) https://www.kinderaerzte-im-netz.de/krankheiten/neurodermitis-atopisches-ekzem/therapie/
Unsere Qualitätskontrolle

"Die Beratung und Information unserer Kunden liegt uns besonders am Herzen: Mit dem Ratgeber erhalten Sie kompaktes Apotheker-Wissen zu vielen Gesundheitsthemen – recherchiert und geschrieben von unserem Experten-Team."
Als leitende Apothekerin steht Theresa Holler mit Ihrem großen Apotheker-Team hinter unseren Ratgebern. Hier erhalten Sie immer fundiertes Wissen zu vielen verschiedenen Gesundheitsthemen. Mit dem Ratgeber von SHOP APOTHEKE können Sie sich nicht nur schnell über verschiedene Themen informieren, Sie erhalten außerdem wichtige Apotheker-Tipps zu bewährten Arzneimitteln.